Espondilite Anquilosante: conheça os 16 sintomas
A espondilite anquilosante é uma doença inflamatória crônica que afeta principalmente a coluna vertebral e as articulações sacroilíacas. Embora não tenha cura definitiva, o tratamento adequado pode controlar a inflamação, reduzir os sintomas e prevenir complicações ao longo do tempo.
A doença costuma surgir em adultos jovens, geralmente antes dos 40 anos, e é mais frequente em homens. Além disso, existe uma forte associação genética, especialmente com o gene HLA-B27.
A seguir, entenda melhor o que é a espondilite anquilosante, quais são seus principais sintomas e como é feito o diagnóstico e tratamento.
Boa leitura! 🙂
O que é espondilite anquilosante?
A espondilite anquilosante é uma doença inflamatória autoimune que faz parte do grupo das espondiloartrites.
Ela provoca inflamação crônica principalmente nas:
-
articulações da coluna vertebral
-
articulações sacroilíacas
-
enteses (regiões onde tendões e ligamentos se inserem no osso)
Com o tempo, essa inflamação pode levar à formação de novo osso entre as vértebras, criando pontes ósseas chamadas sindesmófitos. Esse processo pode reduzir progressivamente a mobilidade da coluna e, em casos avançados, causar anquilose vertebral, ou seja, fusão das vértebras.
Como consequência, a coluna pode tornar-se rígida e assumir uma postura curvada para frente.
Principal causa da espondilite anquilosante
A causa exata da espondilite anquilosante ainda não é completamente conhecida.
No entanto, sabe-se que a doença envolve uma combinação de fatores genéticos e imunológicos. O sistema imunológico passa a atacar estruturas do próprio organismo, desencadeando inflamação nas articulações.
O gene HLA-B27 está presente em grande parte dos pacientes com espondilite anquilosante e aumenta significativamente o risco de desenvolvimento da doença.
Fatores de risco da espondilite anquilosante
Alguns fatores aumentam a probabilidade de desenvolver espondilite anquilosante:
-
sexo masculino
-
idade entre 20 e 40 anos
-
presença do gene HLA-B27
-
histórico familiar da doença
-
outras doenças inflamatórias associadas
5 tipos de espondilite
A espondilite anquilosante faz parte de um grupo maior de doenças chamadas espondiloartrites. Entre elas estão:
Espondilite anquilosante (EA)
É a forma mais conhecida. Afeta principalmente as articulações da coluna vertebral e as sacroilíacas, podendo levar à fusão progressiva das vértebras.
Artrite psoriática
Associada à psoríase. Além das lesões de pele, provoca inflamação nas articulações, incluindo a coluna.
Artrite reativa
Surge após infecções gastrointestinais ou urinárias. Pode causar inflamação articular, ocular e urogenital.
Artrite enteropática
Relacionada a doenças inflamatórias intestinais, como doença de Crohn e retocolite ulcerativa.
Espondiloartrite indiferenciada
Casos em que existem sintomas de espondiloartrite, mas sem critérios suficientes para classificar um subtipo específico.
Cada tipo de espondilite tem suas próprias características distintas, mas todos compartilham a característica comum de inflamação nas articulações, especialmente na coluna vertebral. Somente o profissional indicado poderá diagnosticar e tratar adequadamente.
16 sintomas de espondilite anquilosante
Os sintomas podem variar bastante entre os pacientes, mas alguns sinais são característicos da doença.
Entre os mais comuns estão:
-
Dor lombar crônica (mais de 3 meses)
-
Dor que piora com repouso e melhora com atividade física
-
Rigidez matinal na coluna
-
Dor nas articulações sacroilíacas
-
Diminuição da mobilidade da coluna
-
Redução da expansão torácica
-
Dor nos glúteos
-
Dor no peito ao respirar profundamente
-
Inflamação nos olhos (uveíte)
-
Dor nos calcanhares (entesite)
-
Fadiga persistente
-
Rigidez ou postura curvada da coluna
-
Dor nos ombros ou quadris
-
Inflamação em outras articulações
-
Perda de apetite
-
Perda de peso
Um aspecto característico da dor inflamatória é que ela costuma ser mais intensa pela manhã ou após longos períodos de repouso, melhorando com movimento.
Sintomas iniciais da espondilite anquilosante
A espondilite anquilosante costuma começar de forma lenta e muitas vezes passa despercebida nos primeiros anos.
Os sintomas iniciais mais comuns incluem:
-
dor lombar persistente em adultos jovens
-
rigidez na coluna pela manhã
-
dor que melhora com movimento e piora com repouso
-
dor alternante nos glúteos
-
fadiga sem causa aparente
Em muitos casos, os sintomas começam antes dos 30 anos e podem levar anos até que o diagnóstico correto seja feito.
Por esse motivo, qualquer dor lombar persistente em adultos jovens deve ser investigada por um especialista.
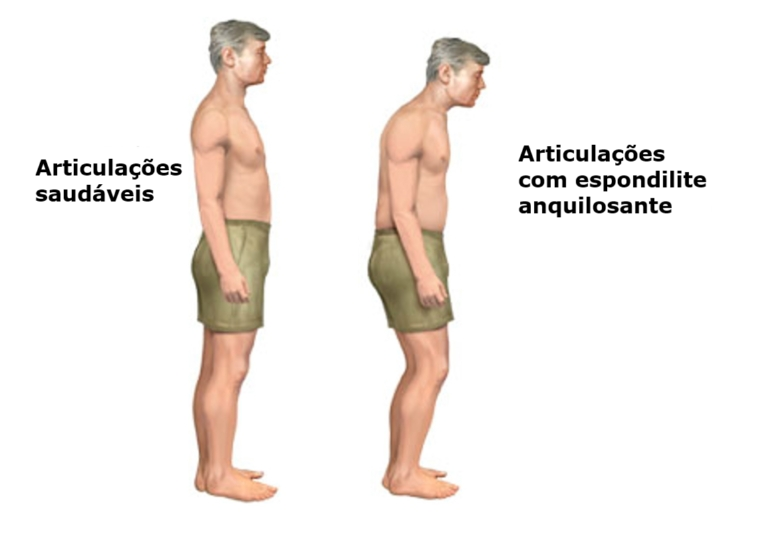
Como fica uma pessoa com espondilite anquilosante?
Nos estágios iniciais, muitas pessoas apresentam apenas dor lombar e rigidez.
Nos casos mais avançados, pode ocorrer:
-
rigidez significativa da coluna
-
postura curvada para frente (cifose)
-
limitação da mobilidade do tronco
-
dificuldade para expandir o tórax durante a respiração
Essas alterações ocorrem principalmente quando a doença permanece ativa por muitos anos sem tratamento adequado.
Veja na imagem abaixo:
Reprodução com alterações para este site.
Doenças que podem ser confundidas com espondilite
Você provavelmente notou que os sintomas listados são vários e muitos deles estão presentes em outras doenças de coluna, assim, espondilite é facilmente confundida com quadros como:
- Lombociatalgia;
- Fibromialgia;
- Depressão;
- Coccidínia.
- Hérnia de disco;
- Dor no cóccix;
- Síndrome dolorosa miofascial.
Por isso, a avaliação médica especializada é essencial para o diagnóstico correto.
Espondilite anquilosante reduz a expectativa de vida?
Na maioria dos casos, a espondilite anquilosante não reduz significativamente a expectativa de vida, especialmente quando diagnosticada e tratada precocemente.
Com o tratamento adequado, muitos pacientes conseguem levar uma vida ativa e manter boa qualidade de vida.
No entanto, casos mais graves e não tratados podem levar a complicações como:
-
deformidades da coluna
-
fraturas vertebrais
-
inflamações oculares recorrentes
-
maior risco cardiovascular
Por isso, o acompanhamento médico regular é fundamental para controlar a doença e evitar complicações.
Espondilite anquilosante pode causar incapacidade?
Em casos avançados e sem tratamento adequado, a espondilite anquilosante pode levar a limitações importantes da mobilidade da coluna.
Quando ocorre fusão das vértebras, a coluna torna-se rígida, dificultando movimentos simples como inclinar o tronco ou olhar para os lados.
No entanto, com os tratamentos atuais — especialmente medicamentos biológicos e programas de fisioterapia — muitos pacientes conseguem controlar a inflamação e manter uma vida ativa.
O diagnóstico precoce é o principal fator que reduz o risco de incapacidade.
Diagnóstico da espondilite anquilosante
O diagnóstico envolve uma combinação de avaliação clínica, exames laboratoriais e exames de imagem.
Os exames mais utilizados incluem:
-
radiografia da coluna e das articulações sacroilíacas
-
ressonância magnética
-
exames de sangue para marcadores inflamatórios
-
teste genético para HLA-B27
A ressonância magnética é particularmente útil para detectar inflamação precoce nas articulações sacroilíacas, antes mesmo de alterações visíveis na radiografia.
Tratamento para espondilite anquilosante
Os tratamentos devem ser seguidos mesmo após os sintomas desaparecem
O tratamento tem como objetivo:
-
controlar a inflamação
-
aliviar a dor
-
preservar a mobilidade da coluna
-
prevenir deformidades e complicações
Entre as principais opções estão:
Medicamentos
-
anti-inflamatórios não esteroides (AINEs)
-
imunossupressores
-
medicamentos biológicos (anti-TNF ou anti-IL-17)
Reabilitação
-
fisioterapia
-
exercícios de alongamento
-
fortalecimento muscular
-
exercícios respiratórios
Procedimentos e cirurgia
Em casos específicos podem ser necessários:
-
infiltrações articulares
-
cirurgias corretivas da coluna
-
artroplastia do quadril
Quanto antes iniciado o tratamento, mais eficaz será!
O que acontece se não tratar a espondilite?
Sem tratamento adequado, a doença pode evoluir e causar complicações como:
-
rigidez permanente da coluna
-
deformidades posturais
-
fraturas vertebrais
-
inflamações oculares recorrentes
-
comprometimento cardiovascular ou pulmonar
Por isso, o acompanhamento médico é fundamental para controlar a progressão da doença.
Perguntas frequentes sobre espondilite anquilosante
Espondilite anquilosante tem cura?
A espondilite anquilosante não tem cura definitiva. No entanto, existem tratamentos eficazes capazes de controlar a inflamação, aliviar a dor e reduzir a progressão da doença. Com acompanhamento médico adequado, muitos pacientes conseguem manter boa qualidade de vida e continuar realizando suas atividades normalmente.
Espondilite anquilosante é uma doença grave?
A gravidade da espondilite anquilosante varia de pessoa para pessoa. Em alguns pacientes, os sintomas são leves e bem controlados com tratamento. Em outros casos, a inflamação persistente pode levar à rigidez da coluna, deformidades e limitações de mobilidade. O diagnóstico precoce e o tratamento adequado são fundamentais para evitar complicações.
Qual médico trata espondilite anquilosante?
O diagnóstico e tratamento da espondilite anquilosante geralmente são realizados por um reumatologista, especialista em doenças inflamatórias das articulações. Em alguns casos, também podem participar do tratamento profissionais como fisioterapeutas, ortopedistas e especialistas em coluna.
Espondilite anquilosante causa dor nas pernas?
Sim. Embora a dor mais típica seja na região lombar e nas articulações sacroilíacas, alguns pacientes podem apresentar dor irradiada para os glúteos ou membros inferiores. Isso ocorre devido à inflamação das articulações da pelve ou estruturas próximas da coluna.
Quem tem espondilite anquilosante pode fazer exercício?
Sim, e o exercício físico é uma parte fundamental do tratamento. Atividades como alongamentos, caminhada, natação e exercícios posturais ajudam a manter a mobilidade da coluna e reduzir a rigidez. Programas de fisioterapia também são frequentemente recomendados.
Espondilite anquilosante pode afetar os olhos?
Sim. Uma das manifestações extra-articulares mais comuns da doença é a uveíte, uma inflamação ocular que pode causar dor, vermelhidão, sensibilidade à luz e visão borrada. Quando esses sintomas aparecem, é importante procurar avaliação médica rapidamente.
Espondilite anquilosante pode causar hérnia de disco?
Não diretamente. A espondilite anquilosante é uma doença inflamatória das articulações da coluna, enquanto a hérnia de disco é uma condição degenerativa dos discos intervertebrais. No entanto, ambas podem causar dor lombar, o que às vezes gera confusão no diagnóstico.
Quem tem espondilite anquilosante pode trabalhar normalmente?
Na maioria dos casos, sim. Com tratamento adequado e controle da inflamação, muitos pacientes mantêm uma vida ativa e produtiva. Entretanto, em casos mais avançados, pode haver limitação de mobilidade que exige adaptações no trabalho ou nas atividades diárias.
Espondilite anquilosante reduz a expectativa de vida?
Em geral, não. Quando diagnosticada e tratada corretamente, a maioria das pessoas com espondilite anquilosante apresenta expectativa de vida semelhante à da população geral. O acompanhamento médico é importante para controlar a inflamação e prevenir complicações.
Espondilite anquilosante é hereditária?
Existe um componente genético importante. Muitas pessoas com espondilite anquilosante possuem o gene HLA-B27, que aumenta a predisposição para a doença. No entanto, ter esse gene não significa necessariamente que a pessoa desenvolverá espondilite.
Como saber se tenho espondilite anquilosante?
A suspeita de espondilite anquilosante geralmente surge quando a pessoa apresenta dor lombar crônica por mais de três meses, especialmente em adultos jovens. Essa dor costuma piorar com repouso e melhorar com atividade física, além de ser acompanhada de rigidez matinal na coluna.
O diagnóstico é confirmado com avaliação médica, exames de imagem — principalmente ressonância das articulações sacroilíacas — e exames laboratoriais, como o teste para o gene HLA-B27.
Espondilite anquilosante aparece em exames de imagem?
Sim. Nos estágios mais avançados da doença, a radiografia da coluna e das articulações sacroilíacas pode mostrar sinais característicos, como sacroileíte e formação de pontes ósseas entre as vértebras.
Nos estágios iniciais, a ressonância magnética é mais sensível, pois consegue detectar inflamação antes que ocorram alterações estruturais visíveis na radiografia.
Qual a diferença entre espondilite anquilosante e hérnia de disco?
A espondilite anquilosante é uma doença inflamatória autoimune, enquanto a hérnia de disco é uma condição degenerativa que ocorre quando parte do disco intervertebral se projeta e comprime estruturas nervosas.
Embora ambas possam causar dor lombar, a dor da espondilite costuma melhorar com movimento e piorar com repouso, enquanto a dor da hérnia de disco geralmente piora com esforço ou determinadas posições.
Quem tem espondilite anquilosante pode fazer musculação?
Sim. Exercícios físicos são uma parte importante do tratamento. Atividades que fortalecem a musculatura da coluna e melhoram a postura ajudam a reduzir a rigidez e preservar a mobilidade.
Musculação, alongamentos e exercícios de fisioterapia podem ser recomendados, desde que realizados com orientação adequada para evitar sobrecarga nas articulações inflamadas.
Espondilite anquilosante pode causar deformidade na coluna?
Em alguns casos, principalmente quando a doença não é tratada, pode ocorrer fusão das vértebras, levando à rigidez progressiva da coluna. Isso pode resultar em uma postura curvada para frente, chamada de cifose.
No entanto, com diagnóstico precoce e tratamento adequado, o risco de deformidades graves diminui significativamente.
Gostou de saber mais sobre espondilite? Então, confira outros artigos do nosso blog. 🙂
Texto atualizado por Dr Thiago Rodrigues, neurocirurgião, PhD, em 09/03/2026